Ендопротезування кульшового суглоба
| Ендопротезування кульшового суглоба | |
|---|---|
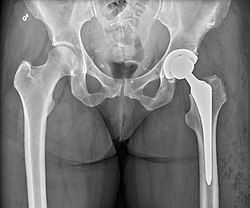 Рентгенівський знімок тотального ендопротезування лівого кульшового суглоба | |
| MeSH | D019644 |

Ендопротезування кульшового суглоба (артропластика кульшового суглоба) — метод оперативного лікування патології кульшового (тазостегнового) суглоба, під час якого зруйновані хворобою або травмою частини суглоба замінюються штучними, що повторюють форму нормального суглоба з метою відновлення його функції. Під час операції кульшовий суглоб безповоротно видаляється з організму. Після цього на його місце імплантується ендопротез.[1]
Тотальне ендопротезування кульшового суглоба означає заміну всіх відповідних поверхонь суглоба, тоді як часткова заміна (субтотальне[2] ендопротезування, геміартропластика[3]) передбачає заміну лише однієї або кількох поверхонь, але не всього кульшового суглоба.[4] При геміартропластиці (субтотальному ендопротезуванні) кульшового суглоба замінюють лише головку та шийку стегнової кістки. Діаметр головки стегнової кістки остаточно підбирають інтраопераційно. Після видалення головки стегнової кістки перевіряють стан вертлюжної западини і, якщо спостерігається артроз вертлюжної западини, слід розглянути можливість переходу на тотальне ендопротезування кульшового суглоба.[3]
Ендопротезування кульшового суглоба є однією з найбільш часто виконуваних реконструктивних операцій. За оцінками, щороку в усьому світі проводиться 1,5 мільйона процедур.[5] Тотальне ендопротезування кульшового суглоба є однією з найбільш економічно ефективних і стабільно успішних операцій в ортопедії.[6][7] Вона забезпечує надійні результати для пацієнтів, які страждають на кінцеву стадію дегенеративного остеоартриту кульшового суглоба. Зокрема, це призводить до полегшення болю, функціонального відновлення та покращення якості життя.[8]
В англомовній літературі для позначення процедури ендопротезування кульшового суглоба в загальному сенсу використовують термін англ. Hip replacement;[9] для позначення тотального ендопротезування кульшового суглоба — англ. Total hip arthroplasty, скор. англ. THA; для позначення субтотального ендопротезування кульшового суглоба (геміартропластика) — англ. Hemiarthroplasty, скор. англ. HA.[3]
Конструкції ендопротезів кульшового суглоба розвивалися з кінця 1800-х років, коли доктор Фемістокл Глюк постійно експериментував із різними варіантами заміни суглобів у експериментах на тваринах. У 1890 році один із 14 загальних ендопротезів суглобів, про які доктор Глюк повідомляв, включав заміну головки стегнової кістки у людини. У 1940 році доктор Остін Мур співпрацював з хірургом-травматологом доктором Гарольдом Больманом у розробці першого ендопротеза для геміартропластики кульшового суглоба для лікування переломів шийки стегнової кістки зі зміщенням. У 1952 році доктор Мур розробив свій розповсюджений «ендопротез Остіна-Мура» як готову заміну суглоба, доступну в усьому світі. Сер Джон Чарнлі в 1960-х роках, ввів концепцію «артропластики з низьким тертям», використовуючи металеву стегнову ніжку та невелику головку стегнової кістки, з'єднану з цементованим поліетиленовим компонентом вертлюжної западини.[8]
Основними показаннями до проведення операції ендопротезування кульшового суглоба є:
- остеоартроз кульшових суглобів (коксартроз) ІІІ, IV стадії;[1]
- хвороба Бєхтєрєва з переважним ураженням кульшових суглобів;[1]
- ураження кульшових суглобів при псоріазі;[1]
- асептичний некроз головки стегнової кістки;[1]
- незрощені переломи і хибні суглоби після перелому головки стегнової кістки;[1]
- свіжі переломи вертлюгової западини і шийки стегна у пацієнтів старше 65 років;[1]
- ревматоїдний артрит з ураженням кульшових суглобів;[1]
- пухлини головки стегнової кістки, шийки стегна у пацієнтів будь-якого віку;[1]
- вроджені захворювання кульшового суглоба, включаючи дисплазію кульшового суглоба;[8]
- Місцеві: інфекція кульшового суглоба або сепсис;[8]
- Віддалена (тобто позасуглобова) активна, поточна інфекція або бактеріємія;[8]
- Важкі випадки судинної дисфункції;[8]
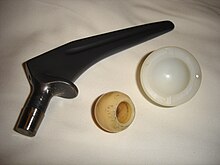




Якщо лікарем обирається операція ендопротезування, наступне питання полягає в тому, який потрібен тип ендопротезування. Двома основними типами є геміартропластика (заміна головки та шийки стегнової кістки) або тотальна артропластика кульшового суглоба, при якій замінюються як головка, шийка стегнової кістки, так і поверхня кульшової западини. Геміартропластика є менш складною операцією і дає в цілому задовільні результати для малоактивних літніх пацієнтів. Геміартропластика є дешевшою та має менший ризик вивиху, ніж тотальна артропластика кульшового суглоба, але може призвести до болю та ерозії кульшової западини, що потребує ревізійної операції пізніше.[3]
Результати тотального ендопротезування кульшового суглоба при переломах шийки стегнової кістки покращуються, тому тотальне ендопротезування кульшового суглоба стає все більш популярним при переломах шийки стегнової кістки зі зміщенням, особливо для більш активних літніх пацієнтів. Пацієнтам із наявним остеоартритом також показано тотальне ендопротезування кульшового суглоба. Тотальне ендопротезування кульшового суглоба, яке виконується при переломах шийки стегнової кістки, повинні виконувати лише хірурги, які є компетентними у виконанні цієї процедури.[3]
Оригінальні геміартропластичні ендопротези проксимального відділу стегнової кістки були виготовлені з однієї відливки (уніполярної), де ніжка стегнової кістки кріпилася до шийки та голівки стегнової кістки. Більш сучасні геміартропластичні ендопротези є модульними, що дозволяє різні комбінації ніжки, довжини шийки та головки ендопротеза. Вони забезпечують кращу підгонку протеза для більшості пацієнтів, тому довжину ноги та зміщення стегнової кістки можна вирівняти, а напругу м'язів стегна можна відрегулювати для кращої функції та зменшення ризику вивиху кульшового суглоба. Так звані біцентричні або біполярні ендопротези мають меншу внутрішню кульку, яка шарнірно з'єднується з більшим компонентом головки, який поміщається в вертлюжну западину. Хоча вважалося, що таке з'єднання зменшує зношування суглобової поверхні вертлюжної западини, отримані результати з цим типом протезів не кращі, ніж з несуглобовими (однополярними) протезами.[3]
Проксимальний стегновий компонент ендопротеза встановлюють у стегнову кістку після розрізання шийки стегна та підготовки медулярного каналу стегнової кістки. Введення цементної ніжки передбачає використання техніки вакуумного змішування та введення цементу під тиском. Безцементні ніжки мають поверхню, яка сприяє вростанню кістки.[3]
При тотальному ендопротезуванні кульшового суглоба крім головки та шийки стегнової кістки замінюють кульшову западину. Вертлюжний компонент вибирається на основі анатомії пацієнта за допомогою передопераційних рентгенівських знімків та інтраопераційних проб. Основним показанням до тотального ендопротезування кульшового суглоба є пацієнт із наявним остеоартритом або запальним артритом кульшового суглоба та переломом шийки стегнової кістки.[10]
Тотальний ендопротез стегнової кістки складається з ніжки, цементованої або безцементної, і модульної головки, яка вміщується в чашку кульшової западини. Чашка вертлюжної западини може застосовуватися як цементована, так і безцементна.[10]
Варіанти опорних поверхонь тотального ендопротеза кульшового суглоба включають:[8][11][12]
- Метал-поліетилен (MoP): має найдовшу історію серед усіх опорних поверхонь за найнижчої вартості;
- Кераміка-поліетилен (CoP): стає все більш популярним варіантом;
- Кераміка на кераміці (CoC): CoC має найкращі властивості зношування з усіх опорних поверхонь;
- Метал-метал (MoM): майже не використовується, хоча історично демонстрував кращі властивості зношування, ніж його аналог метал-поліетилен. Пара тертя метал-метал має нижчий рівень лінійного зносу та менший об'єм утворених частинок. Однак потенціал для розвитку псевдопухлини, а також реакцій на основі металозу (реакції сповільненої гіперчутливості IV типу) призвели до зниження використання таких ендопротезів. Така пара тертя також протипоказаний вагітним жінкам, пацієнтам із захворюваннями нирок і пацієнтам із ризиком гіперчутливості до металів.
Передопераційне планування
Який б тип ендопротезування не було обрано, операція повинна бути ретельно і досить детально спланована.[10]
Рекомендуються передопераційні рентгенограми, включаючи передньо-задню проекція таза в положення стоячи та передньо-задню і бокову проекцію ураженого(их) стегна(ів). Коли хірург стикається з випадками важкої дисплазії кульшового суглоба та розглядає можливість використання індивідуальних компонентів, рекомендується отримати передопераційну комп'ютерну томографію з тонкими (1 мм) розрізами. Під час візуалізації тазостегновий суглоб оцінюється на предмет звуження суглобової щілини, наявності остеофітів і наявності субхондрального склерозу та/або дегенеративних кіст.[8]
Виберається ендопротез за допомогою рентгенографічних шаблонів (або електронного програмного забезпечення для планування з цифровими рентгенівськими знімками) і відповідних рентгенівських знімків нормального та ушкодженого стегна. Крім обраного ендопротеза, в операційній повинні бути доступні можливі альтернативи.[3][10]
Хірургічний доступ
Ендопротезування кульшового суглоба може бути виконано через кілька різних розрізів. Немає переконливих доказів того, що один з них краще.[10] Таким чином, вибір залишається за хірургом:
- Передньолатеральний доступ (Уотсона-Джонса);[8][10]
- Прямий латеральний доступ;[8][10]
- Прямий передній доступ (модифікований Сміт-Петерсен);[8][10]
- Задній доступ;[8][10]
Етапи операції при субтотальному ендопротезуванні (геміартропластиці) кульшового суглоба
Після забезпечення хірргучного доступа один з вибраних методів, виконуються такі основні етапи оперативного втручання:
- Видалення голівки стегнової кістки;[3]
- Визначення розміру компонента головки стегнової кістки;[3]
- Підготовка до введення ніжки ендопротеза: остеотомія шийки стегнової кістки; визначення правильної орієнтації ніжки ендопротеза в стегні; підготовка кістковмозковогу каналу стегна; вибір правильного розміру ніжки.[3]
- Встановлення та складання ендопротеза: введення та правильне розташування ніжки ендопротеза у фронтальній площині; цементування (для цементних типів ендопротезів); введення ніжки протеза в кістковомозковий канал (до моменту затвердіння цементу у випадку цементних типів ендопротеза); збірка біполярного або однополюсного протеза.[3]
- Остаточна оцінка правильного положення ендопротеза. Контрольні рентгенограмми.[3]
Етапи операції при тотальному ендопротезуванні кульшового суглоба
Після забезпечення хірргучного доступа один з вибраних методів, виконуються такі основні етапи оперативного втручання:
- Видалення голівки стегнової кістки;[10]
- Розміщення ацетабулярного компонента: розсвердлювання кульшової западини; створення анкерних отворів (для цементованої чашки); вибір правильного розміру ендопротеза вертлюжної западини; орієнтація ацетабулярного компонента; установка вертлюжного компонента ендопротеза;[10]
- Підготовка до введення ніжки ендопротеза: остеотомія шийки стегнової кістки; визначення правильної орієнтації ніжки ендопротеза в стегні; підготовка кістковмозковогу каналу стегна; вибір правильного розміру ніжки.[10]
- Встановлення та складання ендопротеза: введення та правильне розташування ніжки ендопротеза у фронтальній площині; цементування (для цементних типів ендопротезів); введення ніжки протеза в кістковомозковий канал (до моменту затвердіння цементу у випадку цементних типів ендопротеза);[10]
- Вправлення кульшового суглоба. Перевірка стабільності та натягу м'яких тканин;[10]
- Остаточна оцінка правильного положення ендопротеза. Контрольні рентгенограмми.[10]
Закриття операційної рани
Потрібна увага до деталей, і одностайно схвалено методичне закриття рани. Нерозсмоктуюча плетена стерильна хірургічна нитка, що складається з етилентерефталатної нитки, використовується для відновлення капсули та/або коротких зовнішніх ротаторів до проксимального відділу стегнової кістки через два черезкісткові тунелі. Один протокол включає використання однонаправленого або двонаправленого шипчастого шва для глибоких фасціальних, глибоких жирових і глибоких дермальних/підшкірних шарів. Для шкіри можна використовувати скоби або поліглекапрон. Деякі хірурги віддають перевагу використанню непреривного шипчатого шва на основі поліглекапрону, доповненого сітчастою пов'язкою та шкірним клеєм. Потім накладається стерильна пов'язка, яка залишається на місці без зміни протягом перших семи днів. Також рекомендується місцеве застосування транексамової кислоти перед пульсуючим промиванням фізіологічним розчином і початком закриття рани.[8]
Протягом 4–6 тижнів після операції в ділянці ендопротеза формується щільна капсула, яка не дозволяє ендопротезу вивихуватися. До цього моменту існує ризик вивиху ендопротеза.[1]
Щоб уникнути цього ускладнення, пацієнт у перші 6 тижнів після ендопротезування кульшового суглоба повинен дотримуватися таких обмежень:
- не згинати прооперовану кінцівку в кульшовому суглобі більше ніж 90 градусів;[1]
- лежати в ліжку тільки на спині або здоровому боці з подушкою між ногами;[1]
- не повертати прооперовану кінцівку досередини.[1]Через 6 тижнів ззазвичай пацієнт поступово повертається до звичного життя.[1]
Спочатку слід також уникати низьких сидінь і туалетів, згинання стегна при вставанні, сидіння зі схрещеними ногами, а також присідання та стояння на колінах, як і обертання на оперованій нозі. Пацієнта та осіб, які за ним доглядають, можна заохочувати використовувати додаткову підтримку під час підйому з положення сидячи.[10]
Рухи в суглобі після операції починають вже на першу добу. На другу добу призначається дихальна гімнастика, лікувальна фізкультура для м'язів кінцівок у вигляді ізометричних вправ. Виконуються згинальні рухи в кульшовому суглобі з невеликою амплітудою. Пацієнт уже може сідати в ліжку. Ходьба за допомогою милиць рекомендується на третю добу після операції. З метою профілактики вивиху суглоба, особлива увага звертається на правильне положення ноги при ходьбі.[1]
Після виписки із стаціонару пацієнт повинен обмежувати навантаження на суглоб (ходьба за допомогою милиць) до 6–8 тижнів після оперативного лікування. Потім рекомендується ходьба з тростиною. При безцементній фіксації суглоба ходити з милицями рекомендується до 3 місяців. Потім можливе повне навантаження на суглоб. Після ендопротезування кульшового суглоба рекомендується обмежити підняття значної ваги, біг, присідання.[1]
Тип і тривалість профілактики венозної тромбоемболії (ВТЕ) залежать від стратифікації ризику.[10]
Для профілактики венозної тромбоемболії використовують різні фармакологічні препарати та механчіні методи.[13] Компресійні бандажі або протиемболічні панчохи є найпоширенішими та найпростішими механічними засобами, які іноді можуть застосовуватись в якості єдиного методу тромбопрофілактики у пацієнтів з низьким ризиком тромбозу та високим ризиком кровотечі. Ефективність цих засобів доведена у хірургічних і акушерських пацієнтів, але не у пацієнтів з гематологічною патологією. Аналогічного ефекту дозволяють досягти компресійні масажери та пристрої для імпульсної пневматичної компресії.[14]
Для тромбопрофілактики використовують низькомолекулярні гепарини (НМГ, далтепарин, еноксапарин, тинзапарин); у випадку довготривалої профілактика варфарин і, в окремих випадках, фондапаринукс (у пацієнтів з високим ризиком тромбозу, алергією на гепарин, гепарин-індукованою тромбоцитопенією (ГІТ)) та данапароїд може бути використано.[14]
Для післяопераційної профілактики тромбозу після протезування кульшового застосовуються апіксабан, дабігатран і ривароксабан.[14]
Незважаючи на те, що найбільш ефективний засіб для профілактики тромбоза глибоких вен і венозних тромбоемболічних подій (ВТЕ) залишається дискусійним, багато хірургів почали використовувати аспірин, який продемонстрував відповідну ефективність і еквівалентні результати щодо профілактики симптоматичної ТЕЛА у вибраних групах пацієнтів із тотальним ендопротезуванням кульшових суглобів порівняно з іншими агентами, такими як низькомолекулярний гепарин (НМГ).[8][15][16]



Вивихи ендопротезу кульшового суглоба, які трапляються у 2–6 %, іноді частіше, є серйозними ускладненнями, які погіршують медичні та функціональні результати. Правильне розташування ендопротезів і відповідний натяг м'яких тканин (при закриття рани) знижують ризик вивиху.[10] Близько 70 % вивихів тотальних ендопротезів кульшових суглобів виникають протягом першого місяця після хірургічної операції. Повторні вивихи ендопротезу часто призводять до ревізійної операції з ревізією компонентів ендопротеза кульшового суглоба.[8]
Винекнення перипротезних переломів ендопротезів кульшових суглобів зростає разом із загальним підвищенням частоти процедур у молодших пацієнтів. Інтраопераційні переломи можуть включати кульшову западину та/або стегнову кістку. Переломи вертлюжної кістки виникають у 0,4 % компонентів імплантату вертлюжної западини, найчастіше під час встановлення такого компонента ендопротеза.[8]
Асептичне розшатування ендопротеза є результатом таких факторя як утворення твердих часток, мікрорухи ендопротеза та активований макрофагами остеоліз. Лікування потребує серійної візуалізації та рентгенограм та/або КТ для передопераційного планування. Постійний біль вимагає ревізійної операції.[8]
Спектр ускладнень післяопераційної рани коливається від поверхневих хірургічних інфекцій, таких як целюліт, росходження країв та/або уповільнене загоєння рани, до глибоких інфекцій, що призводять до некрозу на всю товщину м'яких тканин. Глибокі інфекції призводять до повторних операцій для зрошення, санації (розріз і дренаж) і, залежно від часу інфекції, може знадобитися видалення компонентів ендопротеза.[8]
Захворюваність перипротзною інфекцією кульшового суглоба після первинної операції тотального ендопротезування кульшового суглоба становить приблизно 1–2 %, як повідомляється в літературі. До факторів ризику належать фактори способу життя пацієнта (ожиріння, куріння, внутрішньовенне вживання наркотиків і зловживання ними, зловживання алкоголем і погана гігієна ротової порожнини). Інші фактори ризику включають пацієнтів з анамнезом хвороби, що складається з неконтрольованого діабету, хронічних захворювань нирок та/або печінки, недоїдання та ВІЛ (кількість клітини CD4 менше 400).[8]
Легенева емболія (ТЕЛА) і тромбоз глибоких вен (ТГВ), які разом називаються венозною тромбоемболією (ВТЕ), є найстрашнішими ускладненнями після операція ендопротезування.[8][17]
Інші потенційні ускладнення операції ендопротезування кульшоваого суглоба включають наступне:[8]
- Параліч сідничного нерва;
- Невідповідність довжини ніг;
- Клубово-поперековий імпіджмент;
- Гетеротопне окостеніння;
- Травма судин;
- Артропластика
- Перелом шийки стегна
- Перелом головки стегна
- Коксартроз
- Асептичний некроз голівки стегна
- ↑ а б в г д е ж и к л м н п р с т Голка, Г. Г., Бур'янов, О. А., Климовицький, В. Г., Лоскутов, О. Є., Івченко, В. К., Скляренко, Є. Т., & Шимон, В. М. (2014). Травматологія та ортопедія. Вінниця: Нова Книга. с. 276
- ↑ ЖУК П.М., КАЯФА А.М., АБРАМОВ М.В. РЕЗУЛЬТАТИ ЕНДОПРОТЕЗУВАННЯ КУЛЬШОВОГО СУГЛОБА В ЛЮДЕЙ СТАРШОЇ ВІКОВОЇ ГРУПИ В РАЗІ ПЕРЕЛОМІВ СТЕГНОВОЇ КІСТКИ У ВЕРТЛЮГОВІЙ ДІЛЯНЦІ.
- ↑ а б в г д е ж и к л м н п Hemiarthroplasty for Transcervical femoral neck fractures (simple or multifragmentary). site name (англ.). Процитовано 14 жовтня 2024.
- ↑ Seidlitz, Cornelia; Kip, Miriam (2018). Introduction to the Indications and Procedures. White Paper on Joint Replacement: Status of Hip and Knee Arthroplasty Care in Germany [Internet] (англ.). Springer. PMID 31725215.
- ↑ Arthroplasty - an overview | ScienceDirect Topics. www.sciencedirect.com. Процитовано 14 жовтня 2024.
- ↑ Varacallo MA, Herzog L, Toossi N, Johanson NA. Ten-Year Trends and Independent Risk Factors for Unplanned Readmission Following Elective Total Joint Arthroplasty at a Large Urban Academic Hospital. J Arthroplasty. 2017 Jun;32(6):1739-1746.
- ↑ Varacallo M, Chakravarty R, Denehy K, Star A. Joint perception and patient perceived satisfaction after total hip and knee arthroplasty in the American population. J Orthop. 2018 Jun;15(2):495-499.
- ↑ а б в г д е ж и к л м н п р с т у ф х ц ш Varacallo, Matthew; Luo, T. David; Johanson, Norman A. (4 серпня 2023). Total Hip Arthroplasty Techniques. StatPearls [Internet] (англ.). StatPearls Publishing. PMID 29939641.
- ↑ Total Hip Replacement - OrthoInfo - AAOS. www.orthoinfo.org. Процитовано 14 жовтня 2024.
- ↑ а б в г д е ж и к л м н п р с т у ф Total hip arthroplasty for Transcervical femoral neck fractures (simple or multifragmentary). site name (англ.). Процитовано 14 жовтня 2024.
- ↑ Lau YJ, Sarmah S, Witt JD. 3rd generation ceramic-on-ceramic cementless total hip arthroplasty: a minimum 10-year follow-up study. Hip Int. 2017 Jul 29;:0.
- ↑ Peters RM, Van Steenbergen LN, Stevens M, Rijk PC, Bulstra SK, Zijlstra WP. The effect of bearing type on the outcome of total hip arthroplasty. Acta Orthop. 2018 Apr;89(2):163-169.
- ↑ Венозні тромбоемболічні ускладнення при ендопротезуванні суглобів нижніх кінцівок (огляд літератури) | Інтернет-видання "Новини медицини та фармації". www.mif-ua.com. Процитовано 14 жовтня 2024.
- ↑ а б в Настанови на засадах доказової медицини. Створені DUODECIM Medical Publications, Ltd. Настанова 00109. Профілактика венозної тромбоемболії Автор: Riitta Lassila Редактор оригінального тексту: Anna Kattainen Дата останнього оновлення: 2017-05-22.
- ↑ Raphael IJ, Tischler EH, Huang R, Rothman RH, Hozack WJ, Parvizi J. Aspirin: an alternative for pulmonary embolism prophylaxis after arthroplasty? Clin Orthop Relat Res. 2014 Feb;472(2):482-8.
- ↑ Solari F, Varacallo M. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Aug 4, 2023. Low-Molecular-Weight Heparin (LMWH)
- ↑ Parvizi J, Azzam K, Rothman RH. Deep venous thrombosis prophylaxis for total joint arthroplasty: American Academy of Orthopaedic Surgeons guidelines. J Arthroplasty. 2008 Oct;23(7 Suppl):2-5.
- Total Hip Replacement. Orthoinfo by the American Academy of Orthopaedic Surgeons.
- Total Hip Replacement — Physiopedia.
- Голка, Г. Г., Бур'янов, О. А., Климовицький, В. Г., Лоскутов, О. Є., Івченко, В. К., Скляренко, Є. Т., & Шимон, В. М. (2014). Травматологія та ортопедія. Вінниця: Нова Книга.
- Total hip arthroplasty. Transcervical femoral neck fractures (simple or multifragmentary) — AO Surgery Reference.
- Hemiarthroplasty Transcervical femoral neck fractures (simple or multifragmentary) — AO Surgery Reference.
- Total Hip Arthroplasty. Techniques Matthew Varacallo; T David Luo; Norman A. Johanson. StatPearls Publishing. August 4, 2023.
