Аденома
| Аденома | |
|---|---|
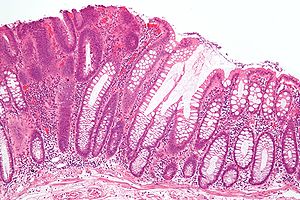 Мікрофотознімок аденоми товстого кишечника (Г&E). | |
| Спеціальність | онкологія |
| Симптоми | запалення[1] |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | XH96Q1 |
| МКХ-10 | D12, D35.0, D34, D35.2, інші. |
| МКХ-О | M8140/0 |
| MeSH | D000236 |
| SNOMED CT | 32048006 |
| | |
Адено́ма (англ. adenoma від грец. aden- — залоза і -oma — пухлина) — доброякісна пухлина, що розвивається з епітелію різних залозистих органів (грудна залоза, печінка, нирки, яєчники, щитоподібна залоза тощо); будовою подібна до відповідної залози. Здебільшого є гормоно-залежною пухлиною. Іноді злоякісно перероджується.[2]
Клінічні прояви аденоми різняться залежно від її локалізації: аденоми наднирників можуть супроводжуватися втратою ваги та пітливістю, підвищенням АТ тощо, бронхіальна аденома може супроводжуватися кашлем, інколи з домішками крові у мокроті, аденоми підшлункової залози — болями, діареєю і втомлюваністю.[3] Сама собою аденома не викликає жодних неприємних відчуттів і проявляється, коли через свої розміри починає притискати анатомічні утворення організму — кровоносні судини, нерви, сечовивідні шляхи. тощо. Аденоми слизових оболонок виступають над поверхнею у вигляді поліпа.[2] Аденоматозні поліпи можуть проявлятися кровотечею з прямої кишки або домішками крові в калі, також може розвиватися анемія.[4] Розміри пухлини різноманітні — від декількох міліметрів до десятків сантиметрів. Механізм розвитку аденом у цілому вивчений недостатньо. Однак здебільшого вдається простежити первинні порушення в балансі гормонів-регуляторів функції залозистого епітелію або виявити молекулярно-генетичні аномалії.[2]
Зовнішній вигляд аденоми залежить від походження. Наприклад, аденома, яка вражає порожнисті органи (травний тракт) проростає у просвіт, утворюючи аденоматозний поліп або поліпоїдну аденому. Поліпоїдні аденоми бувають сидячими (з широкою основою) та педункульованими (мають часточкову головку на довгій тонкій ніжці).[5]
Залежно від гістологічної структури виділяють такі види аденом:
- Кістозна (замкнене мішкоподібне новоутворення).
- Папілярна (всередині виявляються сосочкові розростання залозистого епітелію).
- Поліпозна (поліп, який формується в результаті аномального розростання залозистої тканини).
- Солідна (залозисті елементи значно переважають над сполучною тканиною і утворюють конгломерат).
- Тубулярна (представлена у вигляді тонких каналів, що вистелені епітелієм).
- Фіброзна (виражене переважання сполучної тканини над залозистими структурами).[3]
Клітинна архітектура в аденомі зазнає змін, зокрема відбувається дисплазія клітин (порушення нормальної диференціації епітеліальних клітині). Клітини стають трубчастими, ворсинчастими або трубчасто-ворсинчастими. Клітини пухлини виглядають нерегулярно з глибоко забарвленими (гіперхроматичними) і багатошаровими ядром і ядерцем, зменшеною секрецією слизу. Базальна мембрана залишається неушкодженою, оскільки аденома — неракова пухлина. Зміни, яких зазнають клітини аденоми, теж залежать від походження. В аденомах товстої кишки зазвичай спостерігається клітинна дисплазія невисокого ступеню, секреція муцину може бути зменшеною. У папілярних ниркових аденомах клітини виглядають трубчастими, самі аденоми розміром не перевищують 0,5 см. Ці аденоми містять трубчасті та сосочкові клітини, вистелені кубоїдальними клітинами. Атипових не багато. Фіброаденоми молочної складаються з епітеліального і стромального компонентів. Клітинні зміни відзначаються в епітеліальному компоненті. Аденоми щитоподібної залози мають невеликі розміри, походять, здебільшого, з фолікулярного епітелію і називаються фолікулярними аденомами.[5]
Аденоми щитоподібної залози — це однорідні, поодинокі, інкапсульовані пухлини. Більшість безсимптомні, але інколи у пацієнтів може бути задишка, внаслідок тиску на трахею, та дисфагія, внаслідок перетискання стравоходу, осиплість голосу, через подразнення гортанного нерва, і близько 1 % хворих мають гіпертиреоз. Зазвичай їх поділяють на фолікулярні та папілярні. Папілярні аденоми вважаються надзвичайно рідкісними,[6] частіше спостерігаються у дітей та підлітків, супроводжуються гіперпластичними змінами, мають вигляд суцільного вузла з чіткими межами, що часто інкапсульований, нагадують кісти з сосочкоподібними розростаннями, що складаються з фолікулів, спрямованими до центру вузла, всередині.[7][3]
Існує 5 підтипів фолікулярних аденом:
- Фетальний (мікрофолікулярний) — є потенціал до мікроінвазії.[8] Вони складаються з невеликих, щільно упакованих фолікулів, вистелених епітелієм.[9]
- Ембріональний (атиповий) — є потенціал до мікроінвазії.[8]
- Колоїдний (макрофолікулярний) — не мають потенціалу до мікроінвазії, фолікули великі.[8]
- Трабекулярний.
- Гюртле-клітинна аденома (онкоцитна пухлина) — рідкісна доброякісна пухлина, яка зазвичай спостерігається у жінок у віці від 70 до 80 років. Ця аденома характеризується масою доброякісних клітин Гюртле.[10] Зазвичай таку масу видаляють, оскільки вона може перетворитися на Гюртле-клітинну карциному.[11][12]
Аденоми щитоподібної залози можуть бути активними (функціональними), тоді вони виробляють гормони, або неактивними (нефункціональними). Функціональні аденоми найчастіше є результатом розмноження клітин, з мутацією у гені TSH-рецептора, і рідше у гені аденилатциклази, що стимулює експресію білка G альфа. Мутація K-RAS найчастіше зустрічається в нефункціонуючих аденомах і пов'язана з розвитком карцином щитоподібної залози.
Можуть бути пов'язаними з дефіцитом Йоду та деякими мутаціями в BRAF, RET, KRAS та з перебудовою гена PAX8-PPAR, який бере участь у диференціації фолікулярних клітин. Перебудова гена PAX8-PPAR виявляється в 4-13 % аденом. Аденоми щитоподібної залози частіше спостерігаються у жінок. Зазвичай хворий має лише один вузлик, але бувають і множинні аденоми.[6] В разі коли аденома виробляє надмірну кількість гормонів, що призводить до гіпертиреозу, говорять про токсичну аденому щитоподібної залози або вузловий токсичний зоб.[13]
Аденома паращитоподібної залози може супроводжуватися слабкістю, втомлюваністю, запорами, каменями в нирках, втратою апетиту і болем у кістках, що є ознакою гіперпаратиреозу, що виникає у пацієнтів із паратиреоїдною аденомою, оскільки аденома призводить до надмірної продукції паратгормону.[3] Найчастіше виникають у жінок після 60 років.[14] Аденома паращитоподібної залози може бути пов'язана з надмірною експресією гена цикліну D1.[15]
Фіброаденома — переважно безболісна, однобічна, доброякісна пухлина молочної залози, яка є твердою грудкою, що не заповнена рідиною. Найчастіше фіброаденоми зустрічаються у жінок віком від 14 до 35 років. Фіброаденоми скорочуються після менопаузи і рідше зустрічаються у жінок після неї. Фіброаденоми — тверді, гумоподібні маси з чіткими краями, що складаються з епітеліальніого та стромального компонентів.[16] Причина виникнення фіброаденом невідома (ідіопатична). Припускається існування зв'язку між фіброаденомами та репродуктивними гормонами; це може пояснити, чому фіброаденоми виявляються протягом репродуктивних років, збільшуються в розмірах під час вагітності та регресують після менопаузи. Фіброаденома виникає із стромальних та епітеліальних клітин сполучної тканини, які функціонально та механічно важливі у грудях. Ці тканини містять рецептори як до естрогену, так і до прогестерону. Гормональна чутливість викликає надмірне розмноження сполучних тканин молочної залози. Ген (MED12) також має важливе значення в патофізіології фіброаденоми. До 66 % фіброаденом містять мутації в екзоні 2 гена медіаторного комплексу 12 (MED12). Ці мутації обмежуються стромальним компонентом.[16][17][18]
Аденома нирок розвивається з клітин залозистого епітелію ниркових канальців і може передувати карциномі.[3] Вони поділяються на папілярні, тубулярні та альвеолярні залежно від гістологічної структури. Папілярні поширені в пацієнтів віком від 70 років, локалізуються переважно в корі, зазвичай неінкапсульовані, розвиваються з епітелію канальців, рідко перевищують півтора сантиметри в діаметрі. Часто клітини цих пухлин втрачають Y-хромосому і мають комбіновану трисомію хромосом 7 і 17. Зазвичай безсимптомні.[19] Ниркові аденоми зазвичай розвиваються з канальцевого епітелію і виявляються випадково в корі як блідо-жовто-сірі дискретні вузлики, складаються із складних, розгалужених трубчастих і папілярних структур, вистелених одним шаром клітин. Їх буває досить складно відрізнити від карциноми.[20]
Аденоми наднирників є доволі поширенем явищем. Злоякісне переродження відбувається дуже рідко, але якщо така аденома виділяє велику кількість гормонів, то можливий розвиток синдрому Кушинга (надлишок кортизолу), синдрому Конна (надлишок альдостерону), гіперандрогенізм (надлишок андрогенів).[3] Доброякісна гормон-продукуюча пухлина, що походить з кіркової речовини надниркової залози називається адренокортикальна аденома.[21] Залежно від типу гормону, що продукує пухлина, виділяють:
- Альдостерома (альдостеронпродукуюча пухлина) розвивається з клітин клубкової зони наднирників, призводить до синдрому Конна. Може проявлятися гіпертонією, сильним головним болем у лобній ділянці, загальною та м'язовою слабкістю, спрагою, підвищеним сечовиділенням, періодичними судомами.
- Кортикостерома (кортизолпродукуюча пухлина) розвивається з пучкової зони кори наднирників, призводить до розвитку гіперкортицизму (синдром Кушинга).
- Андростерома (андрогенпродукуюча пухлина) розвивається з сітчастої зони коркової речовини. У жінок проявляється маскулінізуючими змінами зовнішності, огрубішанням голосу, порушенням менструацій, атрофією молочних залоз, матки, підсиленням росту волосся на обличчі, тілі, кінцівках (гірсутизм). У чоловіків клінічні прояви гіперандрогенізма менш виразні, тому андростерома може бути випадковою знахідкою.[22]
У цілому ж, аденоми наднирникових залоз є найпоширенішим їх ураженням, в більшості випадків (96 %) вони є нефункціональними та асимптоматичними, тому найчастіше виявляються випадково. Також їх можна класифікувати як типові і нетипові.
- Типові — гомогенні, щільність не висока, діаметром до трьох сантиметрів.
- Атипові — великі (пухлини діаметорм від 4 см злоякісні у 70 % випадків, а пухлини від 6 см в 85 % випадків), можуть містити кальцифікацію, некрози, крововиливи.[23]
Мутації генів CTNNB1, що залучені до шляху вироблення бета-катеніну (шлях Wnt / бета-катенін), пов'язані з нефункціональними, порівняно великими адренокортикальними аденомами, тоді як мутації в гені PRKACA, пов'язані з кортизолпродукуючими аденомами, в гені GNAS1 пов'язані з синдром Маккюна-Олбрайта, MENIN — з множинним ендокринним новоутворенням типу 1, в гені ARMC5 — зі спадковою двобічною аденомою надниркових залоз. З альдостероновими аденомами надниркових залоз пов'язані мутації в генах KCNJ5, ATP1A1, ATP2B3, CACNA1D та CTNNB1.
Приблизно 54 % інциденталом надниркових залоз — це аденоми, а поширеність інциденталом становить близько 2,3 %. У жінок аденоми спостерігаються частіше (55 % випадків). Середній вік для діагностики — 57 років. 15 % надниркових інциденталом демонструють гіперсекрецію гормонів.[24]
Аденоматозний поліп — аденома, яка уражає порожнисті органи, проростаючи у просвіт органу. Розвивається він із залозистого епітелію, характеризуються гіперплазією та дисплазією клітин високого чи низького ступеню. Проявляється поліп кровотечами з прямої кишки, анемією, домішками слизу в калі, хоча багато поліпів, особливо діаметром <1 см, протікають безсимптомно. Аденоматозні поліпи здатні до злоякісного переродження, ризик якого збільшується зі збільшенням діаметру поліпа, крім того, сидячі поліпи супроводжуються більшим ризиком малігніфікації ніж пліпи на ніжці, а ворсинчасті — більшим ніж тубулярні аденоми. Виявляються зазвичай за допомогою колоноскопії чи КТ.[25] Колоректальні поліпи є досить поширеним явищем: приблизно 50 відсотків людей віком від 60 років мають один або кілька аденоматозних поліпів, але рак товстої кишки розвивається лише у 6 % з цих випадків.[26]
Аденоми шлунка становлять 10 % всіх поліпів шлунка.[27] Вони можуть бути тубулярними, папілярними та папілотубулярними. Тубулярні аденоматозні утворення досить часто за відсутності своєчасного лікування проходять злоякісну трансформацію.[3] Залежно від типу епітелію з якого аденома розвивається, їх поділяють на 3 типи. Найпоширенішими є аденоми з епітелієм кишкового типу, який секретує кислі мукополісахариди. Ці аденоми зазвичай виникають на тлі атрофічного гастриту з метаплазією. Аденоми шлунка фовеолярного типу — другі за поширеністю, вони менш агресивні поведінку, характеризуються шлунковим епітелієм з нейтральними фовеолярними муцинами. Аденоми пілоричних залоз виникають на тлі атрофічного гастриту і мають порівняно агресивний перебіг.[27] Аденоми шлунка зазвичай поодинокі, розміром до 4 см, сидячі або на ніжці. Депресивні ураження слизової трапляютья рідко.[28]
Аденоми слинних залоз найчастіше формуються в привушних, підщелепній і під'язиковій залозах, імовірно пов'язані з неправильним харчуванням, палінням та впливом несприятливих екологічних чинників, зазвичай мають невеликі розміри і безболісні, але можуть спричиняти набряки.[3]
Найпоширенішою є плеоморфна аденома (70-80 % від всіх доброякісних пухлин слинної залози), особливо часто трапляються у привушній залозі (84 %), в підщелепній залозі — 8 %, в під'язиковій залозі — 0,5 %,в малих слинних залозах — 6,5 %. Плеоморфні аденоми також часто зустрічаються в слізних залозах, де вони становлять приблизно 50 % від всіх пухлин слізних залоз. Поширені у пацієнтів середнього віку, частіше виявляються у жінок ніж у чоловіків (2: 1). Є данні, що виникненню та прогресуванню цих пухлин сприяють опромінення голови та шиї, а також онкогенний вірус мавпи (SV40). Як правило, гладенькі, округлі, чіткоокреслені, безболісні пухлини.
Ризик злоякісногого переродження плеоморфної аденоми невисокий, але прямо пропорційний тривалості ураження і становить 1,5 % у перші 5 років та 9,5 % через 15 років, тому рекомендується видалення аденоми.[29] Річна захворюваність на плеоморфну аденому становить приблизно два-три з половиною випадки на 100 000 населення.
Мікроскопічний вигляд — мінливий. Характеризується змішаною проліферацією полігональних епітеліальних та веретеноподібних міоепітеліальних клітин у матриці зі стромою мукоїдного, міксоїдного або хрящового походження. Епітеліальні елементи можуть переплітатися або утворювати каналоподібні структури, листи, грудочки. Можна виявити ділянки плоскоклітинної метаплазії та утворення епітеліальних перлин. Пухлина не має справжньої капсули, вона оточена фіброзною псевдокапсулою, завдяки цьому пухлина поширюється нормальною паренхімою залози у вигляді пальцеподібних виростів, що зумовлює високий ризик рецидивів після видалення.[30]
Печінкові аденоми — рідкісне явище, вони можуть не викликати жодних симптомів, великі пухлини, що тиснуть на сусідні органи та тканини, можуть викликати легкі симптоми, такі як біль чи нудота,[31] хоча іноді гепатоцелюлярні аденоми супроводжуються больовим синдромом і збільшенням печінки.[3] Дуже серйозним станом є розрив аденоми печінки, він може супроводжуватися раптовими болями у животі, зниженням АТ внутрішньою кровотечею, зрідка може загрожувати життю. Часто виявляються у жінок, що приймають оральні контрацептиви, більший ризик мають людей, що приймають анаболічні стероїди андрогени, пацієнти з глікогенозами I та III типів, ожирінням, цукровим діабетом першого типу,[32] метаболічним синдромом, гемохроматозом, вагітні, люди, що приймають барбітурати.[31]
Печінкові аденоми пропонують ділити на такі типи:
- Запальна аденома печінки — найпоширеніший тип, спостерігається приблизно від 40 до 50 відсотків випадків.[31] Мають найвищу частоту кровотеч.[33]
- HNF1A-мутована аденома спостерігається приблизно в 30-40 % випадків,[31] множинна.[33]
- Активована β-катеніном аденома спостерігається в 10-15 %, має більший ризик малігніфікації.[31] Частіше виявляється у чоловіків, що приймають анаболічні стероїди, у людей глікогенозами чи з сімейним аденоматозним поліпозом.[33]
- Некласифіковані аденоми спостерігається в 10-25 %.[31]
Аденоми печінки зазвичай поодинокі, на момент виявлення їх розмври сягають 5-15 см. Найчастіше розташовані у правій частці печінки під капсулою, вони жовтуваті, округлі з фіброзною псевдокапсулою, іноді, підлягають дистрофічному звапнінню, часто мають геморагічні зміни. Якщо ж аденом багато, то цей стан називають печінковим аденоматозом. Він часто трапляється у людей з глікогенозом I типу.
Гістологічно печінкові аденоми характеризуються проліферацією плеоморфних гепатоцитів без нормальної часточкової архітектури, зокрема жовчних проток. Гепатоцити містять велику кількість глікогену, кількість клітин Купфера значно менша ніж в нормі.[33]
Хірургічне втручання рекомендується пацієнтам, що не можуть припинити вживати оральні контрацептиви, якщо розмір аденоми перевищує два дюйми та для запальних та β-катенінових типів аденом, також видалення рекомендується чоловіка[31] (ризик малігніфікації у них вищий).[33]
Аденома жовчного міхура — доброякісна пухлина, що може бути папілярною, тубулярною, тубулярно-папілярною. Аденоми жовчного міхура належать до передракових уражень, і показник малігніфікації становить близько 10 % ~ 15 %.[34] Аденоми становлять від 4 % до 7 % усіх поліпів жовчного міхура і виявляються приблизно у 0,5 % зразків жовчного міхура. Співвідношення поширеності для жінок та чоловіків становить 2,4: 1 2, більший ризик мають люди з сімейним аденоматозним поліпозним синдромом та синдромом Гарднера.
Аденоми жовчного міхура — поліпоїдні структури, що виступають у просвіт жовчного міхура. Їх розмір, зазвичай, не перевищує 2 см. Приблизно 10 % випадків становлять множинні аденоми.[35]
Аденома підшлункової залози — рідкісна доброякісна пухлина, що може бути безсимптомною,[36] а може супроводжуватися болем у верхній частині живота, діареєю, постійною втомою, збільшення або зниження ваги.[3]
Аденома передміхурової залози — дуже поширене урологічне захворювання, що розвивається внаслідок гіперплазії тканин передміхурової залози[37] через гормональні зміни приблизно у 50 % усіх чоловіків у віці 60 років.[3] Симптоми також проявляються у 25 % чоловіків у віці 50 років.[38] З плином свого зростання аденома простати починає зтискати сечовипускальний канал, призводячи до порушень сечовипускання, що проявляються утрудненням початку і закінчення сечовипускання, неповним випорожненням сечового випускання, частими позивами, особливо вночі, слабким потоком сечі.[37]
Маленькі безсимптомні вузлики в простат зустрічаються вже починаючи з 30-40-річного віку. Частота їх виявлення становить в середньому: 10 % в 40 років, 50 % в 60 років, 90 % у 80 років. Вважається, що зміни починаються зі сполучної тканини, а потім вже зачіпають і залози. Спочатку формуються дрібні вузлики, що складаються з клітин, які швидко розмножуються. Спочатку кількість цих вузликів збільшується, а потім вони починають зростати. Співвідношення сполучної та залозистої тканин становить 4: 1, іноді 5: 1. У більших вузлах частка залозистого компоненту є вищою. Якщо захворювання триває досить довго, зростає ймовірність виникнення інфекцій, можлива наявність крові в сечі (гематурія), гостра і хронічна затримки сечі і виникнення каменів сечового міхура, розширення чашечно-мискової системи нирок і навіть хронічна ниркова недостатність.[38]
Аденома гіпофіза — це доброякісна пухлина гіпофізу. Аденома гіпофіза призводить до різноманітних порушень, залежно від її біологічної активності. Аденома гіпофіза діагностується від 10 % до 25 % випадків серед інших внутрішньочерепних пухлин. Середній рівень захворюваності серед населення становить приблизно 17 %.[39] Можуть бути гормонально активними (пролактинома, кортікотропінома, соматотропінома, тіреотропінома, гонадотропінома) і гормонально неактивними (наприклад, хромофобна аденома). Багато аденом гіпофізу є випадковою знахідкою в процесі діагностики іншого захворювання.[3] Хворі зазвичай мають від 30 до 80 років. Пухлина гіпофізу розміром менше 1 см називається мікроаденомою, більша — макроаденомою. Причини появи аденоми гіпофіза невідомі, але деякі розлади підвищують ризик захворювання.[40]
Лікування переважно хірургічне — видалення аденоми. Як правило, це призводить до повного виліковування захворювання.[2]
- ↑ (unspecified title) — ISBN 8432042404
- ↑ а б в г Аденома — ВУЕ. vue.gov.ua. Архів оригіналу за 26 вересня 2020. Процитовано 19 листопада 2020.
- ↑ а б в г д е ж и к л м н АДЕНОМА. Into-Sana. Архів оригіналу за 30 листопада 2020.
- ↑ Аденоматозні поліпи. empendium.com (укр.). Процитовано 30 листопада 2020.
- ↑ а б Adenoma Histopathology. News-Medical.net (англ.). 2 грудня 2009. Архів оригіналу за 27 листопада 2020. Процитовано 19 листопада 2020.
- ↑ а б Mulita, Francesk; Anjum, Fatima (2020). Thyroid Adenoma. StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 32965923.
- ↑ Livolsi, Virginia A. (1 березня 1992). Papillary Neoplasms of the Thyroid: Pathologic and Prognostic Features. American Journal of Clinical Pathology (англ.). Т. 97, № 3. с. 426—434. doi:10.1093/ajcp/97.3.426. ISSN 0002-9173. Архів оригіналу за 4 червня 2018. Процитовано 30 листопада 2020.
- ↑ а б в Evaluation of Solitary Thyroid Nodule: Overview, Differential Diagnosis, Benign Thyroid Nodules. 21 серпня 2020. Архів оригіналу за 27 жовтня 2020. Процитовано 30 листопада 2020.
- ↑ microfollicular adenoma. TheFreeDictionary.com. Архів оригіналу за 6 грудня 2020. Процитовано 30 листопада 2020.
- ↑ Thyroid Cancer | Memorial Sloan Kettering Cancer Center. www.mskcc.org (англ.). Архів оригіналу за 12 грудня 2020. Процитовано 30 листопада 2020.
- ↑ Ristevska, Nevena; Stojanoski, Sinisa; Gjorceva, Daniela Pop (2015-03). Appearance of Hürthle cell carcinoma soon after surgical extirpation of Hürthle cell adenoma and follicular adenoma of the thyroid gland. Radiology and Oncology. Т. 49, № 1. с. 26—31. doi:10.2478/raon-2014-0047. ISSN 1318-2099. PMC 4362603. PMID 25810698. Процитовано 30 листопада 2020.
- ↑ Hurthle Cell Adenoma and Carcinoma. SpringerReference. Springer-Verlag. Процитовано 30 листопада 2020.
- ↑ Токсична аденома щитоподібної залози. ipep.com.ua. Архів оригіналу за 21 вересня 2020. Процитовано 30 листопада 2020.
- ↑ Parathyroid Adenoma: Causes, Symptoms, and Diagnosis. Healthline (англ.). 25 жовтня 2016. Архів оригіналу за 3 грудня 2020. Процитовано 1 грудня 2020.
- ↑ Hsi, E. D.; Zukerberg, L. R.; Yang, W. I.; Arnold, A. (1996-05). Cyclin D1/PRAD1 expression in parathyroid adenomas: an immunohistochemical study. The Journal of Clinical Endocrinology and Metabolism. Т. 81, № 5. с. 1736—1739. doi:10.1210/jcem.81.5.8626826. ISSN 0021-972X. PMID 8626826. Процитовано 1 грудня 2020.
- ↑ а б Ajmal, Maleeha; Van Fossen, Kelly (2020). Breast Fibroadenoma. StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 30570966.
- ↑ Lim, Weng Khong; Ong, Choon Kiat; Tan, Jing; Thike, Aye Aye; Ng, Cedric Chuan Young; Rajasegaran, Vikneswari; Myint, Swe Swe; Nagarajan, Sanjanaa; Nasir, Nur Diyana Md (2014-08). Exome sequencing identifies highly recurrent MED12 somatic mutations in breast fibroadenoma. Nature Genetics (англ.). Т. 46, № 8. с. 877—880. doi:10.1038/ng.3037. ISSN 1061-4036. Архів оригіналу за 17 лютого 2022. Процитовано 1 грудня 2020.
- ↑ Piscuoglio, Salvatore; Murray, Melissa; Fusco, Nicola; Marchiò, Caterina; Loo, Florence L; Martelotto, Luciano G; Schultheis, Anne M; Akram, Muzaffar; Weigelt, Britta (2015-11). MED12 somatic mutations in fibroadenomas and phyllodes tumours of the breast. Histopathology (англ.). Т. 67, № 5. с. 719—729. doi:10.1111/his.12712. PMC 4996373. PMID 25855048. Процитовано 1 грудня 2020.
{{cite news}}: Обслуговування CS1: Сторінки з PMC з іншим форматом (посилання) - ↑ Weerakkody, Yuranga. Renal papillary adenoma | Radiology Reference Article | Radiopaedia.org. Radiopaedia (амер.). Процитовано 1 грудня 2020.
- ↑ Grande, J. P.; Fidler, M. E. (1 січня 2015). Renal Cell Cancer☆. Reference Module in Biomedical Sciences (англ.). Elsevier. ISBN 978-0-12-801238-3.
- ↑ Струков А. И.; Серов В. В. (2010). Патологическая анатомия (русский) (вид. 5). РФ: Литтерра. с. 880.
- ↑ Пухлини надниркових залоз. ipep.com.ua. Архів оригіналу за 21 вересня 2020. Процитовано 1 грудня 2020.
- ↑ Jones, Jeremy. Adrenal adenoma | Radiology Reference Article | Radiopaedia.org. Radiopaedia (амер.). Архів оригіналу за 10 лютого 2021. Процитовано 1 грудня 2020.
- ↑ Mahmood, Ejaz; Anastasopoulou, Catherine (2020). Adrenal Adenoma. StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 30969728.
- ↑ Аденоматозні поліпи. empendium.com (укр.). Процитовано 2 грудня 2020.
- ↑ Adenomatous Polyps. Ameripath (амер.). Архів оригіналу за 11 листопада 2020. Процитовано 2 грудня 2020.
- ↑ а б Robinson, Julie C.; Hoffman, Brenda; Sun, Shaoli (2013). Gastric Adenomas. Pathology Case Reviews (амер.). Т. 18, № 2. с. 70—74. doi:10.1097/PCR.0b013e31828c337f. ISSN 1082-9784. Архів оригіналу за 16 травня 2021. Процитовано 2 грудня 2020.
- ↑ Adenomas. www.pathologyoutlines.com. Архів оригіналу за 23 листопада 2020. Процитовано 2 грудня 2020.
- ↑ Gaillard, Frank. Pleomorphic adenoma of the salivary glands | Radiology Reference Article | Radiopaedia.org. Radiopaedia (амер.). Архів оригіналу за 28 лютого 2021. Процитовано 3 грудня 2020.
- ↑ Bokhari, Maria R.; Greene, Joshua (2020). Pleomorphic Adenoma. StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 28613579. Архів оригіналу за 25 листопада 2020. Процитовано 4 грудня 2020.
- ↑ а б в г д е ж Hepatic Adenoma: Symptoms, Types, Treatment, and More. Healthline (англ.). 24 січня 2018. Архів оригіналу за 3 березня 2021. Процитовано 4 грудня 2020.
- ↑ Гепатоцелюлярна аденома. empendium.com (укр.). Процитовано 3 грудня 2020.
- ↑ а б в г д Jacob, Dr Koshy. Hepatic adenoma | Radiology Reference Article | Radiopaedia.org. Radiopaedia (амер.). Архів оригіналу за 25 листопада 2020. Процитовано 4 грудня 2020.
- ↑ Jian, Yuanxi; Zhu, Li; Han, Lei; Xing, Yiyuan; Lu, Facheng; Wu, Siying; Wang, Jiaping (2018). Imaging diagnosis of gallbladder adenoma. Biomedical Research (англ.). Т. 29, № 2. doi:10.4066/biomedicalresearch.29-17-3166. ISSN 0970-938X. Архів оригіналу за 19 січня 2021. Процитовано 4 грудня 2020.
- ↑ Muzio, Bruno Di. Gallbladder adenoma | Radiology Reference Article | Radiopaedia.org. Radiopaedia (амер.). Архів оригіналу за 19 вересня 2020. Процитовано 4 грудня 2020.
- ↑ Pancreatic adenoma | Genetic and Rare Diseases Information Center (GARD) — an NCATS Program. rarediseases.info.nih.gov. Архів оригіналу за 1 листопада 2020. Процитовано 4 грудня 2020. [Архівовано 2020-11-01 у Wayback Machine.]
- ↑ а б Аденома простати (аденома передміхурової залози). Клиника Спиженко (рос.). 18 травня 2020. Процитовано 4 грудня 2020.
- ↑ а б agency, ATON creative (19 лютого 2020). Доброякісна гіперплазія передміхурової залози (аденома). Панацея XXI век (укр.). Архів оригіналу за 5 грудня 2020. Процитовано 4 грудня 2020.
- ↑ Ezzat, Shereen; Asa, Sylvia L.; Couldwell, William T.; Barr, Charles E.; Dodge, William E.; Vance, Mary Lee; McCutcheon, Ian E. (1 серпня 2004). The prevalence of pituitary adenomas: A systematic review. Cancer (англ.). Т. 101, № 3. с. 613—619. doi:10.1002/cncr.20412. ISSN 0008-543X. Процитовано 4 грудня 2020.
- ↑ Аденома гіпофіза: лікування, діагностика, симптоми. Клиника Спиженко (рос.). 18 травня 2020. Процитовано 4 грудня 2020.
- Аденома [Архівовано 26 вересня 2020 у Wayback Machine.] // ВУЕ
