Синдром кінського хвоста
| Синдром кінського хвоста | |
|---|---|
 Кінський хвіст є пучком нервів які відгалужуються після медулярного конуса | |
| Спеціальність | Нейрохірургія, ортопедія |
| Симптоми | Більу попереку, біль, що віддає в ногу, втрата чутливості довкола ануса, втрата контролю над дефекацією і сечовипусканням[1] |
| Початок | Раптовий або поступовий[1] |
| Причини | Спинномозкова грижа, спінальний стеноз, рак, травма, епідуральний абсцес, епідуральна гемтома[1][2] |
| Метод діагностики | Медична візуалізація (МРТ, КТ)[1][3] |
| Лікування | Хірургія (ламінектомія)[1] |
| Прогнози | 20% ризик негативного результтату |
| Частота | 1 на 500,000 протягом року |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 8B40 |
| DiseasesDB | 31115 |
| MeSH | D000077684 |
| | |
Синдром кінського хвоста, СКХ (Cauda equina syndrome, CES) — це стан, що виникає внаслідок пошкодження пучка нервів під закінченням спинного мозку, відомого як кінський хвіст[2]. Ознаки та симптоми включають біль у попереку; біль, що іррадіює вниз по нозі; оніміння навколо заднього проходу та втрату контролю над кишківником та/або сечовим міхуром[1]. Початок може бути раптовим або поступовим[1].
Зазвичай причиною є грижа диска в поперековому відділі хребта[1]. Інші причини включають стеноз хребта, рак, травму, епідуральний абсцес і епідуральну гематому[1][2]. Діагноз встановлюється на підставі симптомів і підтверджується медичними дослідженнями, такими як МРТ або КТ[1][3].
СКХ зазвичай лікують хірургічним шляхом шляхом ламінектомії[1]. Раптовий початок розцінюється як невідкладна медичний стан, який потребує негайної хірургічної декомпресії, затримка якої може спричинити постійну втрату функції[4]. Постійні проблеми з сечовим міхуром, сексуальна дисфункція або оніміння можуть виникнути, не лише через затримку, але й незважаючи на операцію[1][3]. Негативний результат спостерігається приблизно у 20% людей, незважаючи на лікування[1]. Статистично приблизно 1 з 70 000 осіб страждає щороку[1]. Вперше синдром описано в 1934 році[5].

Ознаки та симптоми синдрому кінського хвоста включають:
- Сильний біль у спині
- Сідлоподібна втрата чутливості (див. схему), тобто анестезія або парестезія в зоні дерматомів S3 - S5[6], включаючи промежину, зовнішні статеві органи та задній прохід; або, більш описово, відчуття оніміння або «поколювання» в паху та внутрішній частині стегон, які (уявно) торкаються сідла під час їзди верхи на коні.
- Дисфункція сечового міхура та кишківника[7] внаслідок зниження тонусу сечового і анального сфінктерів. Слабкість детрузора, що спричиняє затримку сечі та залишкове нетримання сечі після сечовипускання, як оцінюють за допомогою сканування сечового міхура пацієнта після сечовипускання.
- Біль, подібний як при ішіалгії з одного або з обох боків, хоча болю може й не бути
- Слабкість м'язів гомілки (часто параплегія)
- Ахілловий (гомілковостопний) рефлекс відсутній з обох боків[7]
- Статева дисфункція
- Відсутність анального рефлексу та бульбокавернозного рефлексу
- Порушення ходи
Сильний біль у спині, сідлоподібна втрата чутливості, нетримання сечі або калу та сексуальна дисфункція вважаються «червоними прапорцями», тобто ознаками, які потребують термінового обстеження[8].
Після медулярного конусу (біля рівнів 1 (L1) і 2 (L2) поперекового відділу хребців, іноді нижче), спинномозковий канал містить пучок нервових волокон (кінський хвіст), який відгалужується від нижнього кінця спинного мозку і включає нервові корінці від L1-L5 і S1-S5. Нервові корінці від L4–S4 приєднуються до крижового сплетення, яке впливає на сідничний нерв, що рухається каудально (в напрямку до ніг). Здавлення, травма або інше пошкодження цієї ділянки спинномозкового каналу може призвести до синдрому кінського хвоста.
Симптоми також можуть з’явитися як тимчасовий побічний ефект сакральної екстрадуральної ін’єкції[9].
Пряма травма також може спричинити синдром кінського хвоста. Найбільш поширеними причинами є ускладнення після люмбальних пункцій, вибухові переломи, що призводять до задньої міграції фрагментів тіла хребця, важкі грижі міжхребцевих дисків, спинномозкова анестезія, пов’язана з травмою катетерами і високими концентраціями місцевих анестетиків навколо кінського хвоста, проникаючі травми, такі як ножові поранення або балістичні травми[10]. Синдром кінського хвоста також може бути спричинений тупою травмою, отриманою внаслідок автомобільної аварії або падіння[11].
СКХ може бути спричинений стенозом поперекового відділу хребта, коли діаметр хребетного каналу звужується. Це може бути результатом дегенеративного процесу хребта (наприклад, остеоартриту) або дефекту розвитку, наявного при народженні. У найважчих випадках зміщення хребця також може виникнути синдром кінського хвоста[10].
Хронічні запальні захворювання хребта, такі як хвороба Педжета, нейросаркоїдоз, хронічна запальна демієлінізуюча полінейропатія, анкілозуючий спондиліт, ревматоїдні захворювання хребта та хронічний туберкульоз можуть спричинити це. Це пов’язано зі звуженням хребетного каналу, яке може спричинити подібні синдроми[10].
Особи, які піддаються найбільшому ризику виникнення грижі диска, мають найбільшу ймовірність розвитку СКХ. Расова приналежність має незначний вплив, за винятком того, що афроамериканці, ймовірно, дещо менш схильні до розвитку СКХ, ніж інші групи[12][13][14]. Середній вік також є суттєвим фактором ризику, оскільки у цих груп населення більша ймовірність розвитку грижі диска; піднімання важких предметів також можна вважати фактором ризику для СКХ[12][14].
Інші фактори ризику включають ожиріння та жіночу стать[15].

Підозру щодо діагнозу СКХ спочатку можна сформулювати клінічно на основі анамнезу та фізикального огляду; її зазвичай підтверджують чи відхиляють візуалізацією МРТ або КТ, залежно від наявності[4]. Сканування сечового міхура та втрата чутливості катетера також можуть бути включені для оцінки дисфункції сечового міхура в підозрюваних випадках синдрому кінського хвоста та можуть допомогти в діагностиці перед скануванням МРТ. Повідомляється, що термінове хірургічне втручання при гострому початку важких випадків є важливим[4].
Рання діагностика синдрому кінського хвоста може помогти провести профілактичне лікування. Ознаки, які слід взяти до уваги, включають зміни в роботі кишківника та сечового міхура та втрату чутливості в паху[16]. Зміни відчуття можуть починатися як поколювання, що призводить до оніміння. Зміни у функції сечового міхура можуть бути змінами потоку або нездатністю повністю спорожнити сечовий міхур. Якщо чекати з втручанням аж до повної відсутності контролю сечовипускання, ймовірність ефективного втручання зменшується.
Лікування справжнього синдрому кінського хвоста часто включає хірургічну декомпресію. Якщо синдром кінського хвоста спричинений грижею диска, рекомендується рання хірургічна декомпресія[17].
Раптовий синдром кінського хвоста розглядається як показ до невідкладного медичного/хірургічного втручання[4]. Хірургічну декомпресію за допомогою ламінектомії або інших підходів слід проводити протягом 6[18], 24[19] або 48 годин після появи симптомів, якщо виявлено компресійне ураження (наприклад, розрив диска, епідуральний абсцес, пухлину або гематому). Раннє лікування може значно підвищити ймовірність уникнути довгострокових неврологічних ушкоджень[17][19].
Може знадобитися хірургічне втручання для видалення крові, фрагментів кістки, пухлини або пухлин, грижі міжхребцевого диска або аномального росту кістки. Якщо пухлина не може бути видалена хірургічним шляхом і є злоякісною, то променева терапія може бути використана як альтернатива для зниження тиску. Хіміотерапія також може застосовуватися при новоутвореннях хребта. Якщо синдром спричинений запальним станом, наприклад, анкілозуючим спондилітом, протизапальні засоби, включаючи стероїди, можна використовувати як ефективне лікування. Якщо причиною є бактеріальна інфекція, для її лікування можна застосувати відповідний курс антибіотиків[20].
Синдром кінського хвоста може виникнути під час вагітності внаслідок грижі міжхребцевого диска. Ризик синдрому кінського хвоста під час вагітності зростає з віком матері. Хірургічне втручання все одно може бути виконане, і вагітність не впливає негативно на лікування. Лікування хворих із синдромом кінського хвоста можна і потрібно проводити в будь-який час вагітності[21].
Проблеми способу життя можуть бути вирішені після лікування. Проблеми можуть включати потребу людини у фізичній терапії та ерготерапії через дисфункцію нижніх кінцівок. Можливо, також потрібно боротися з ожирінням[20].
Реабілітація СКХ залежить від тяжкості травми. Якщо виникає постійне пошкодження, це може призвести до порушення контролю над сечовим міхуром і кишківником[22]. Після операції потрібен відпочинок, поки не можна буде оцінити дисфункцію сечового міхура та кишківника. Катетеризація сечі може допомогти контролювати сечовий міхур. Сила тяжіння та фізичні вправи можуть допомогти контролювати дефекацію (Hodges, 2004). Вправи для тазового дна допомагають контролювати випорожнення (Pelvic Floor Exercises, 2010). Ці вправи можна виконувати стоячи, лежачи або рачки "на чотирьох" із трохи розведеними колінами. Повне відновлення контролю над кишківником і сечовим міхуром може тривати до двох років.
Прогноз повного одужання залежить від багатьох факторів. Найважливішим з них є тяжкість і тривалість компресії пошкодженого нерва (нервів). Як правило, чим більше часу до втручання для усунення здавлення, що спричиняє пошкодження нерва, тим більше пошкодження нерва (нервів).
Пошкодження може бути настільки серйозним, що відновлення нерва буде неможливим, і пошкодження нерва стане постійним. У випадках, коли нерв був пошкоджений, але все ще здатний регенеруватися, час відновлення дуже різний. Хірургічне втручання з декомпресією кінського хвоста може сприяти одужанню. Відкладене або серйозне пошкодження нерва може означати до кількох років відновлення, оскільки ріст нерва надзвичайно повільний.
Огляд літератури показує, що близько 50–70% пацієнтів мають затримку сечовиділення (СКХ-З) при зверненні, але 30–50% мають частковий синдром (СКХ-Ч). Остання група, особливо якщо в анамнезі менше кількох днів, зазвичай потребує екстреної МРТ для підтвердження діагнозу з подальшою швидкою декомпресією. СКХ-Ч з його більш сприятливим прогнозом може закріпитись і стати СКХ-З на більш пізньому етапі[23].
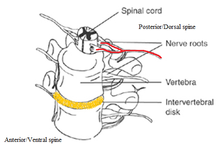
СКХ різної етіології включає переломи, абсцеси, гематоми та будь-яке здавлення відповідних нервових корінців[24]. Травми грудопоперекового відділу хребта не обов’язково призведуть до клінічного діагнозу СКХ, але в усіх таких випадках це необхідно враховувати. У Сполучених Штатах було проведено небагато епідеміологічних досліджень СКХ через такі труднощі, як накопичення достатньої кількості випадків, а також визначення ураженої популяції, тому ця сфера заслуговує додаткового вивчення[12].
Травматичні пошкодження спинного мозку трапляються приблизно у 40 осіб на мільйон щорічно в Сполучених Штатах в результаті травм внаслідок автомобільних аварій, спортивних травм, падінь та інших факторів[13]. За оцінками, від 10 до 25% переломів хребців призводять до пошкодження спинного мозку[13]. Потрібне ретельне фізичне обстеження, оскільки від 5 до 15% пацієнтів із травмами мають переломи, які спочатку не діагностуються[25].
Найбільш часті пошкодження грудопоперекового відділу - медулярний конус і кінський хвіст, особливо між T12 і L2. [13] З цих двох синдромів СКХ є більш поширеним[13]. СКХ переважно вражає людей середнього віку, особливо тих, кому за сорок і п’ятдесят, і частіше проявляється у чоловіків[13][14][26]. Це не типовий діагноз, який розвивається лише у 4–7 із кожних 10 000–100 000 пацієнтів і, швидше за все, виникає безпосередньо після травми[12][13][14]. Повідомляється, що грижа диска є найпоширенішою причиною СКХ, і вважається, що від 1 до 2% усіх випадків хірургічної грижі диска призводить до СКХ[12][13].

СКХ часто супроводжується вродженими або дегенеративними захворюваннями та вимагає високої вартості лікування для тих, хто госпіталізований для операції[13][26]. Перебування в лікарні зазвичай триває від 4 до 5 днів і коштує в середньому від 100 000 до 150 000 доларів США[26]. Затримки в реагуванні на СКХ призводять до того, що Національна служба охорони здоров’я Англії виплачує близько 23 мільйонів фунтів стерлінгів на рік компенсації[27].
Дегенеративний попереково-крижовий стеноз (DLSS), також відомий як синдром кінського хвоста, є патологічною дегенерацією попереково-крижового диска у собак. DLSS виникає через порушення суглобових поверхонь у хребті, вільного проходження нерва та зміщення і пошкодження дисків[28][29]. Ця дегенерація викликає здавлення м'яких тканин і нервових корінців у каудальній ділянці довгастого мозку, викликаючи нейропатичний біль у поперекових хребцях[30][31].
- ↑ а б в г д е ж и к л м н п р Gardner A, Gardner E, Morley T (May 2011). Cauda equina syndrome: a review of the current clinical and medico-legal position. European Spine Journal. 20 (5): 690—7. doi:10.1007/s00586-010-1668-3. PMC 3082683. PMID 21193933.
- ↑ а б в Cauda equina syndrome. Genetic and Rare Diseases Information Center (GARD) (англ.). 2015. Процитовано 9 листопада 2017. [Архівовано 2017-11-09 у Wayback Machine.]
- ↑ а б в Cauda Equina Syndrome-OrthoInfo – AAOS. orthoinfo.aaos.org. March 2014. Процитовано 9 листопада 2017.
- ↑ а б в г Shapiro S (February 2000). Medical realities of cauda equina syndrome secondary to lumbar disc herniation. Spine. 25 (3): 348—51, discussion 352. doi:10.1097/00007632-200002010-00015. PMID 10703108.
- ↑ Chau AM, Xu LL, Pelzer NR, Gragnaniello C (2014). Timing of surgical intervention in cauda equina syndrome: a systematic critical review. World Neurosurgery. 81 (3–4): 640—50. doi:10.1016/j.wneu.2013.11.007. PMID 24240024.
- ↑ A Dictionary of Neurological Signs (вид. 2nd). [New York]: Springer Science+Business Media, Inc. 2006. ISBN 9780387262147.
- ↑ а б Kraemer (2009). Intervertebral disk diseases causes, diagnosis, treatment, and prophylaxis (вид. 3rd). Stuttgart: Thieme. ISBN 9783131495617.
- ↑ Gardner A, Gardner E, Morley T (May 2011). Cauda equina syndrome: a review of the current clinical and medico-legal position. European Spine Journal. 20 (5): 690—7. doi:10.1007/s00586-010-1668-3. PMC 3082683. PMID 21193933.
- ↑ Gerald L Burke, MD. Backache from Occiput to Coccyx. Архів оригіналу за 17 серпня 2017. Процитовано 23 липня 2014. [Архівовано 2017-08-17 у Wayback Machine.]
- ↑ а б в Eck JC (11 травня 2007). Cauda Equina Syndrome Causes. Cauda Equina Syndrome. WebMD. Процитовано 25 квітня 2009.
- ↑ Brian (12 жовтня 2021). What Is Cauda Equina Syndrome? (амер.). Процитовано 5 січня 2023.
- ↑ а б в г д Schoenfeld AJ, Bader JO (September 2012). Cauda equina syndrome: an analysis of incidence rates and risk factors among a closed North American military population. Clinical Neurology and Neurosurgery. 114 (7): 947—50. doi:10.1016/j.clineuro.2012.02.012. PMID 22402198.
- ↑ а б в г д е ж и к Radcliff KE, Kepler CK, Delasotta LA, Rihn JA, Harrop JS, Hilibrand AS та ін. (September 2011). Current management review of thoracolumbar cord syndromes. The Spine Journal. 11 (9): 884—92. doi:10.1016/j.spinee.2011.07.022. PMID 21889419.
- ↑ а б в г Small SA, Perron AD, Brady WJ (March 2005). Orthopedic pitfalls: cauda equina syndrome. The American Journal of Emergency Medicine. 23 (2): 159—63. doi:10.1016/j.ajem.2004.03.006. PMID 15765336.
- ↑ Long B, Koyfman A, Gottlieb M (January 2020). Evaluation and management of cauda equina syndrome in the emergency department. The American Journal of Emergency Medicine. 38 (1): 143—148. doi:10.1016/j.ajem.2019.158402. PMID 31471075.
- ↑ Eck JC (11 травня 2007). Prevention. Cauda Equina Syndrome. WebMD. Процитовано 25 квітня 2009.
- ↑ а б Ahn UM, Ahn NU, Buchowski JM, Garrett ES, Sieber AN, Kostuik JP (June 2000). Cauda equina syndrome secondary to lumbar disc herniation: a meta-analysis of surgical outcomes. Spine. 25 (12): 1515—22. doi:10.1097/00007632-200006150-00010. PMID 10851100.
- ↑ Neurosurgery for Cauda Equina Syndrome. Medscape. 11 листопада 2013. Процитовано 18 березня 2015.
- ↑ а б Delayed presentation of cauda equina syndrome secondary to lumbar disc herniation: functional outcomes and health-related quality of life. Canadian Association of Emergency Physicians. 10 липня 2001. Архів оригіналу за 21 березня 2015. Процитовано 18 березня 2015.
- ↑ а б Tidy C (16 листопада 2009). Cauda Equina Syndrome. Egton Medical Information Systems. Архів оригіналу за 23 січня 2010. Процитовано 11 січня 2010.
- ↑ Brown MD, Levi AD (February 2001). Surgery for lumbar disc herniation during pregnancy. Spine. 26 (4): 440—3. doi:10.1097/00007632-200102150-00022. PMID 11224893.
- ↑ Cauda Equina. Cauda equina - Bladder and Bowel Community. Bladder and Bowel Support Company Limited. Архів оригіналу за 16 січня 2017. Процитовано 15 січня 2017. [Архівовано 2017-01-16 у Wayback Machine.]
- ↑ Gardner A, Gardner E, Morley T (May 2011). Cauda equina syndrome: a review of the current clinical and medico-legal position. European Spine Journal. 20 (5): 690—7. doi:10.1007/s00586-010-1668-3. PMC 3082683. PMID 21193933.
- ↑ Gitelman A, Hishmeh S, Morelli BN, Joseph SA, Casden A, Kuflik P та ін. (November 2008). Cauda equina syndrome: a comprehensive review. American Journal of Orthopedics. 37 (11): 556—62. PMID 19104682.
- ↑ Harrop JS, Hunt GE, Vaccaro AR (June 2004). Conus medullaris and cauda equina syndrome as a result of traumatic injuries: management principles. Neurosurgical Focus. 16 (6): e4. doi:10.3171/foc.2004.16.6.4. PMID 15202874.
- ↑ а б в National and regional estimates on hospital use for all patients from the HCUP nationwide inpatient sample (NIS). United States Department of Health and Human Services Agency for Healthcare Research. 2012. Архів оригіналу за 1 березня 2015. Процитовано 23 травня 2013.
- ↑ Delayed spinal surgery costs £23m in compensation. Health Service Journal. 30 січня 2019. Процитовано 5 березня 2019.
- ↑ Danielsson F, Sjöström L (1999). Surgical treatment of degenerative lumbosacral stenosis in dogs. Veterinary Surgery. 28 (2): 91—8. doi:10.1053/jvet.1999.0091. PMID 10100762.
- ↑ Jeffery ND, Barker A, Harcourt-Brown T (July 2014). What progress has been made in the understanding and treatment of degenerative lumbosacral stenosis in dogs during the past 30 years?. Veterinary Journal. 201 (1): 9—14. doi:10.1016/j.tvjl.2014.04.018. PMID 24878265.
- ↑ Giudice E, Crinò C, Barillaro G, Crupi R, Macrì F, Viganò F, Di Pietro S (1 вересня 2019). Clinical findings in degenerative lumbosacral stenosis in ten dogs—A pilot study on the analgesic activity of tramadol and gabapentin. Journal of Veterinary Behavior. 33: 7—15. doi:10.1016/j.jveb.2019.05.004. ISSN 1558-7878.
- ↑ Meij BP, Bergknut N (September 2010). Degenerative lumbosacral stenosis in dogs. The Veterinary Clinics of North America. Small Animal Practice (English) . 40 (5): 983—1009. doi:10.1016/j.cvsm.2010.05.006. PMID 20732601.
- 06-093c. at Merck Manual of Diagnosis and Therapy Home Edition
